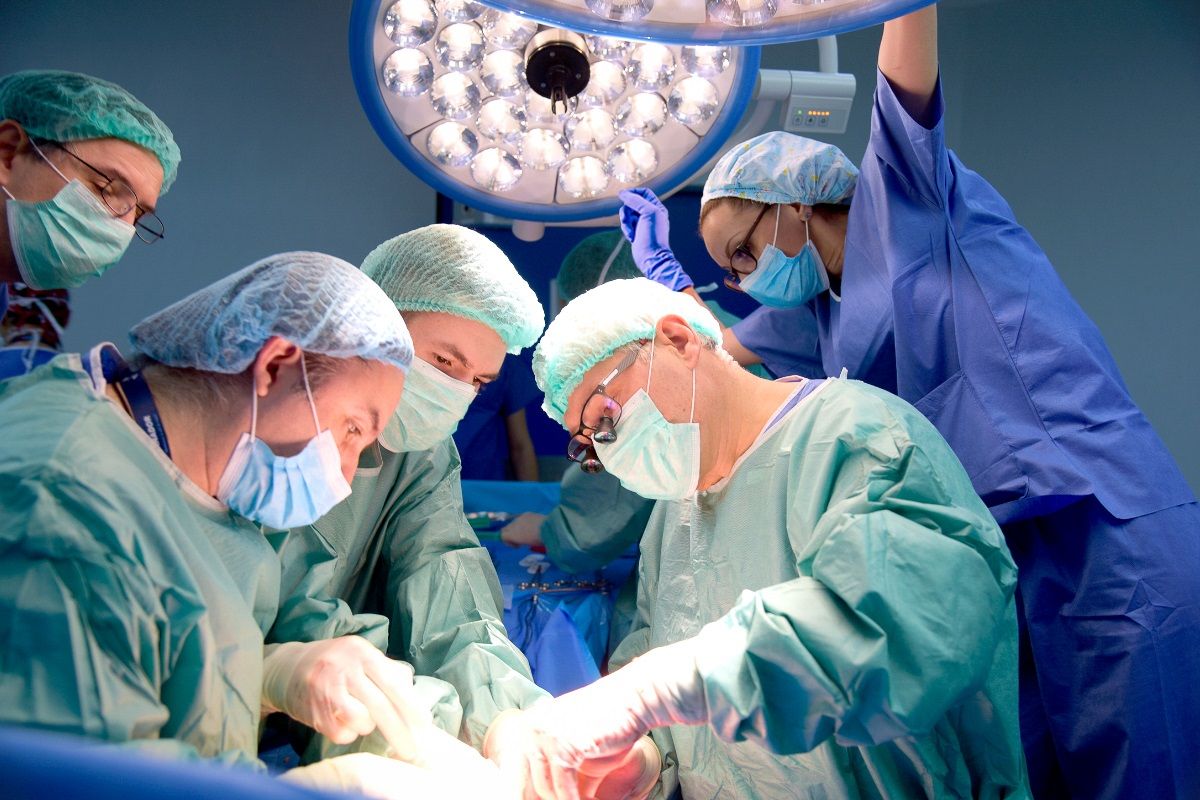
Cum se realizează operația de transplant de ficat
Operația de transplant de ficat este o operație complexă, care durează între șase și douăsprezece ore, iar pacientul este sub anestezie generală. Pe parcursul operației, medicii introduc diverse tuburi în corp pentru a susține funcțiile organismului, iar aceste dispozitive vor rămâne plasate câteva zile după intervenție. Acestea includ un cateter pentru a administra lichide și medicamente, un alt cateter pentru monitorizarea tensiunii arteriale, un tub pentru respirație, tuburi pentru drenarea lichidelor din abdomen, un tub nazogastric pentru drenajul secrețiilor gastrice și un cateter pentru colectarea urinei.
Watch on YouTube
Operația începe cu o incizie lungă pe abdomen, care permite accesul la ficat. Chirurgul îndepărtează ficatul afectat și îl înlocuiește cu un ficat sănătos, realizând conexiunile necesare între vasele de sânge și căile biliare. Ulterior, chirurgul închide incizia, iar pacientul este transferat pe secția de terapie intensivă, pentru recuperare și monitorizare.
Transplantul de ficat de la un donator viu
În cazul unui transplant hepatic de la donator în viață, care estede cele mai multe ori înrudit cu pacientul, intervenția chirurgicală este și mai complexă, fiind supuși operației două persoane – donatorul și pacientul. Astfel, și donatorul va efectua o evaluare medicală riguroasă înainte de procedură, atât din punct de vedere fizic, cât și psihic și va fi informat asupra riscurilor pe care le implică intervenția chirurgicală.
În ziua operației de transplant, chirurgii vor îndepărta o porțiune din ficatul donatorului, printr-o incizie în abdomen. Dimensiunea porțiunii donate este stabilită în funcție de mărimea ficatului pacientului. După îndepărtarea acestei părți de ficat, donatorul este mutat pe secția de terapie intensivă, pentru stabilizare și monitorizare.
Watch on YouTube
Echipa chirurgicală continuă procedura cu pacientul care trebuie să primească noul organ. Ficatul afectat este scos și înlocuit cu porțiunea donată. Următorii pași sunt similari operației realizate în cazul unui transplant de la un donator decedat.
În cazul donatorului, porțiunea rămasă din ficat se va regenera, astfel încât organul va ajunge din nou la dimensiunile inițiale, în doar câteva luni. La fel, în cazul pacientului care a beneficiat de transplant, porțiunea donată va crește până la dimensiunile unui ficat normal. Șansele de reușită pentru transplant și speranța de viață sunt mai bune în cazul unui transplant de ficat de la un donator viu compatibil.
Etapele transplantului hepatic
Intervenția de transplant hepatic include patru etape principale:
- rezecția hepatică a ficatului donat sau a porțiunii de ficat donată (în cazul transplantului de ficat de la donator viu),
- rezecția hepatică a organului afectat și îndepărtarea acestuia din corpul pacientului,
- implantarea grefei, adică a noului ficat sau a porțiunii de ficat primită de la donator,
- hemostaza și reconstrucția canalelor biliare.